2018.09.03
眼瞼下垂の手術について
今回はバセドウ病から離れて
良くある眼瞼の手術の話をしたいと思います。
当院では昨年度1年間でぴったり2000件の手術を行いました。
大学病院クラスの実績で、自分でもびっくりしました。
その中で半数を占めるのが眼瞼下垂という疾患です。
眼瞼下垂には大きく分けて、2種類あります。
1つは皮膚のたるみです。
皮膚がたるんで視野の邪魔になったり、まつ毛を下げてしまったりしてしまうものです。
もう1つは何らかの理由でまぶたを上げる筋肉がうまく働かないために、まぶたが上がらないというものです。
皮膚のたるみに対しては、皮膚を切除し、二重まぶたのラインを作成します。
切って縫うだけの単純な術式ではありますが、デザインや縫い方にコツがあります。
目じりの皮膚まで大きく切除しないと、目じりのしわが増えたように感じてしまうことがあるのです。
筋肉が働かない場合(狭義の眼瞼下垂)には、それぞれの病態に応じた手術を行います。
手術は皮膚から行う場合がほとんどですが、
臨床留学していたUCLAでは結膜(まぶたの裏)から行っていました。
これは欧米人では皮膚のたるみが無いことが多いのですが、
日本人では皮膚のたるみが多く、皮膚切除しなければならないため
そのまま筋肉にアプローチする方法が望ましいからです。
眼瞼下垂手術の対象になる方は高齢者が多いのですが
ハードコンタクトレンズを長期に使用されている場合にも眼瞼下垂は起こります。
手術時間は片側で大体10-15分くらいです。
バランスをみるため、片方だけ下がっていても両側同時手術をお勧めしています。
無修正の手術動画を若手医師向けに、Youtubeでも公開しています。
この時は7分かかりませんでしたが、大きく皮膚切除しなくてよければこの程度の時間しかかかりません。手術時間の早さは、技量の裏返しでもあります。(自信アリ)
https://www.youtube.com/watch?v=t7OfhseXrug
また、若い方で皮膚を傷つけたくない場合には
結膜から手術することもあります。
まぶたがどうしても腫れたくない方、そして二重まぶたが綺麗に揃っていて皮膚のたるみが無いことが条件になります。
https://www.youtube.com/watch?v=VBQ_SFpMON4
そしてUCLAで行っていた結膜アプローチの手術はこちら
https://www.youtube.com/watch?v=Xs7eJC18XZA
いろいろな術式を、いろいろな病態に合わせて選んで手術を行っています。
もちろん手術なので、常に100%の結果が出るわけではありませんが、
我々は平均点が高くなるような工夫をいろいろな場面で駆使しています。
昨年度実績2000件(うち眼瞼下垂手術941件、眼窩減圧150件)
群馬大学 眼科 非常勤講師
帝京大学 眼科 非常勤講師
涙道涙液学会 理事
アジア太平洋眼形成学会 理事
オキュロフェイシャルクリニック東京 中央区銀座1丁目ビル8F
03-5579-9995
http://www.oc-tokyo.com/
2018.09.03
眼瞼後退の治療について
今回はバセドウ病眼症への減圧術ではなく、眼瞼後退の治療について解説します。
バセドウ病眼症では眼球突出するのはご存知の通りですが
それだけではなく、まぶたを引き上げる筋肉(上眼瞼挙筋)の異常により、片眼もしくは両眼とも眼瞼後退という状態になることがあります。
眼瞼後退になると上方強膜が露出するため、ビックリしたような目になってしまいます。
左右差があるとなおさら強調されてしまい、奇異な目つきになってしまうのです。
上眼瞼挙筋がまぶたを過剰に引き上げていることが原因です。
治療としては、活動期には腫れている筋肉の腫れを抑える治療を行います。
つまりステロイドの注射、点滴を行います。
上眼瞼挙筋は眼窩の奥にありますが、当院ではまぶたの上から直接注射をします。
すこし奥の方になるので一般眼科の先生方はなかなか手を出しづらいのですが
そこは眼窩の専門家なので(笑)お手の物です。
点滴も同時に行うことがありますが、
直接注射の方がパワフルに効くと思います。
ステロイド剤は徐々に吸収されるものでその効果は約2か月続きます。
2か月後に再度、まぶたが上がってしまったらもう一度注射を検討します。
非活動期となってしまったら手術が選択肢に入ります。
手術には様々な術式があります。
選択肢として、
・皮膚切開なのか、結膜切開なのか(表からか、裏からか)
・挙筋のどの部分を操作するのか
・挙筋を切開するか、切除するのか
・挙筋を切離したままにするのか、なにかを入れてくるのか(延長方法の違い)
眼瞼後退への手術で困るのは手術中のまぶたの上がり具合と、
最終的な仕上がりが異なる場合があるため、結果の予測ができないことです。
まぶたを下げる手術は予測が出来ないのです。
一方で上げる手術では予測することが出来ます。
だから、手術をして下がりすぎてしまったまぶたを
もう一度上げる手術する、といったように複数回の手術が必要になる場合があります。
先週もお一人、他院手術で下がりすぎてしまったまぶたを上げる手術を行いました。
術中はほぼ完ぺきに左右をそろえられたので自信はありますが、
どのような仕上がりになっているか、再診が待ち遠しいです。
昨年度実績2000件(うち眼瞼下垂手術941件、眼窩減圧150件)
群馬大学 眼科 非常勤講師
帝京大学 眼科 非常勤講師
涙道涙液学会 理事
アジア太平洋眼形成学会 理事
オキュロフェイシャルクリニック東京 中央区銀座1丁目ビル8F
03-5579-9995
http://www.oc-tokyo.com/
2018.08.29
バセドウ病眼症への放射線治療
急性期のバセドウ病眼症に対する治療は、ステロイドです。点滴で全身に投与するか、直接まぶたに注射を行います。
それと同時に行いたいのが放射線治療です。
ヨーロッパの学会では35歳以上の眼症の方には放射線治療を進めるべき、とされています。
ただし明らかな効果があるわけではなく、再発予防、くらいの意味合いです。
放射線治療と聞くと、怖いものと思われるかもしれません。
が、実際にすることは大したことはありません。
痛みはありませんし、照射自体もすぐに終わります。白内障・放射線網膜症・緑内障などの眼球への放射線障害についての説明を受けるとは思いますが、照射範囲に眼球は入っていないため、実際にはほぼこのような合併症は起こりません。
いままでバセドウ病眼症の患者さんを診てきて、明らかな放射線障害は見たことがないのです。
照射線量も癌への照射にくらべて3分の1程度の非常に少ない量しか行いません。
このため発癌性も十分に抑えられていると思います。
ただ2つだけ留意する点があります。
1つ目は、放射線治療は平日10回通わないといけないので時間的コストがかかるということです。
平日10回、つまり2週間まるまる平日に通い続ける必要があります。
その前に照射時に顔を固定する器具を作らないといけないため
そのための通院も数回必要です。
現役世代にとってはとても大きな負担になりえます。
2つ目は、放射線を当てる量が少ないといっても、放射線で組織を焼くので、放射線による急性期障害でまぶたが腫れる、赤くなるということが起こり得ます。
これを軽減するために、放射線治療を受けるときにはステロイド治療を行っている時期に合わせて行うようにします。
再発する方が出来るだけ少なくなると良いと思います。
2018.08.24
バセドウ病の無い方への眼窩減圧術
いままでバセドウ病眼症に伴う眼球突出と
それに対する治療を書いてきました。
バセドウ病という名称は皆さんご存知なので使ってきましたが
実際には橋本病など他の甲状腺疾患があっても眼症は起きるのです。
なので医師向けの文章には「甲状腺眼症」(TED;Thyroid Eye Disease)と書きます。
ですが、病気とは別に、生来目が大きい方々がいらっしゃいます。
普通に考えれば目が大きいのは良いことのようにも思えるのですが
大きいことがコンプレックスになる場合があります。
何度採血しても甲状腺ホルモンの異常はないし
突然、目つきが変わったわけでもない。
でも自分の大きい目を治したい。
そういう方がいらっしゃるんです。
いままでに数人、甲状腺疾患の発症の確認できなかった方々に減圧を行ってきました。
ただし、この場合、健康保険は使えません。
当院では、自費治療として手術を承っています。
ご興味のある方は一度ご相談ください。
昨年度実績2000件(うち眼瞼下垂手術941件、眼窩減圧150件)
群馬大学 眼科 非常勤講師
帝京大学 眼科 非常勤講師
涙道涙液学会 理事
アジア太平洋眼形成学会 理事
オキュロフェイシャルクリニック東京 中央区銀座1丁目ビル8F
03-5579-9995
http://www.oc-tokyo.com/
2018.08.23
バセドウ病眼症の
眼球突出への手術は
健康保険の適応になります。
バセドウ病について
バセドウ病では、病気によって眼球突出が起こります。これにより、ドライアイ、逆さまつ毛、球後痛、斜視、視力低下、そして醜形などを起こします。活動期の治療は点滴や局所注射などのステロイド治療ですが、発症から約1年が過ぎ、非活動期になってしまった場合には眼窩減圧術の適応になります。
眼球突出と保険適用
患者さんから、「保険適応ですか?」と聞かれることがあります。眼科医からも同様の質問受けることがあります。当院では、一時期に顔貌の変化があるなど眼症の発症が明らかであった場合には、健康保険を使用して手術を行います。
バセドウ病の眼球突出は、まさに病気による変化ですので、健康保険の適応にならないとおかしいと思いますし、いままで保険が通らなかったことはありません。
バセドウ病は、青年期から壮年期に好発する病気です。発症すると内科へも眼科へも通院が必要になります。
仕事などで忙しくしている年代の患者さんたちに、時間的なコスト、金銭的なコストがかかる病気です。
我々の年代は、毎月税金のように健康保険の代金が徴取されています。ほとんどのお金は高齢者の医療に使われている筈で、保険のシステムを支えているのは我々です。病気になった時に健康保険が使えないのであれば健康保険を支えている意味がないとすら思います。
昨年度実績2000件(うち眼瞼下垂手術941件、眼窩減圧150件)
経歴
群馬大学 眼科 非常勤講師
帝京大学 眼科 非常勤講師
涙道涙液学会 理事
アジア太平洋眼形成学会 理事
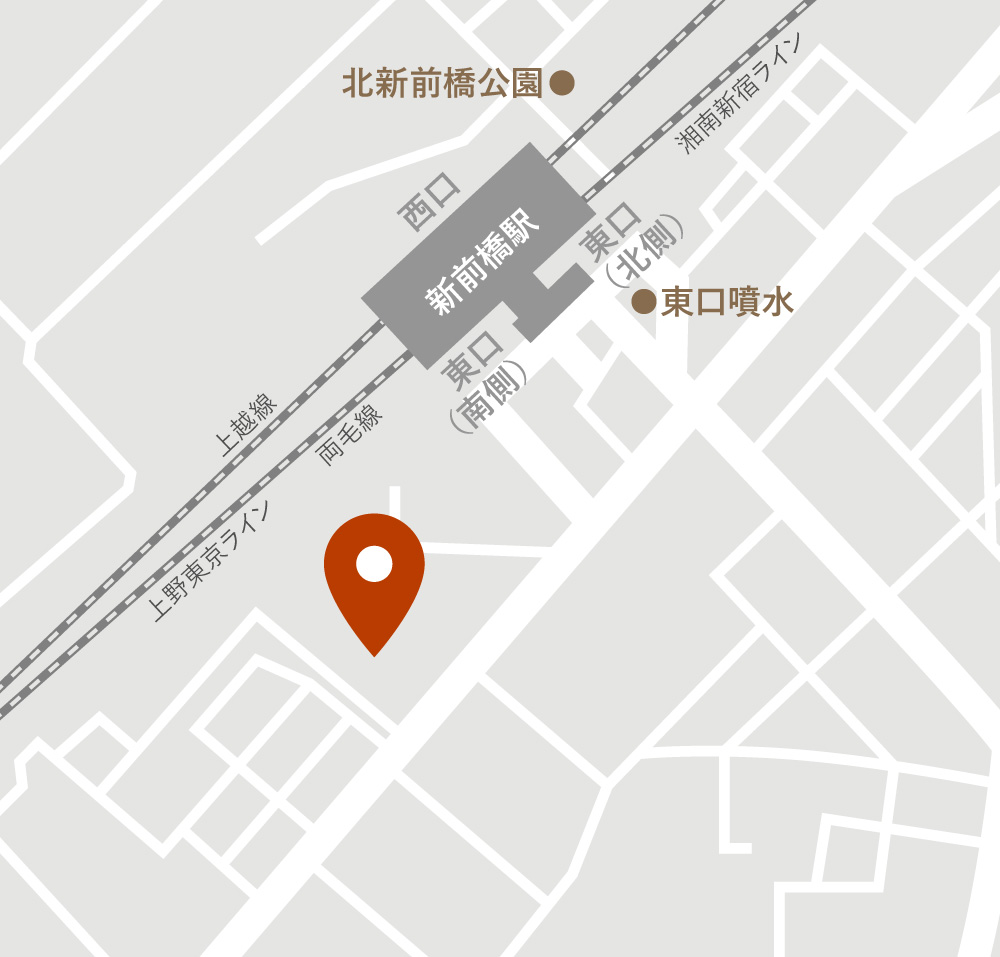
医院名
新前橋 かしま眼科形成外科クリニック
住所
群馬県前橋市古市町180−1
電話番号
027-288-0224
公式サイト
こちらから
2018.08.03
皮膚を切らない目の下のたるみの手術
加齢とともに出現する目の下のたるみ。
これがあると疲れているようにみえてしまいます。
そしてこれは凹凸であるため、化粧では誤魔化せません。
当院では私がUCLA留学中に学んだ、最先端の皮膚を切らない眼窩脂肪移動術を行っています。
動画を作りましたので、ご興味のある方はご覧ください。
※手術動画を含んでいます。
https://youtu.be/uERcvVOiAKg
2018.07.29
ブログでの情報発信
ブログで当院のことを書いてくださる方が増えてきて
自分なりに情報発信をするべきかと思い、アメブロのページを立ち上げました。
顔面神経麻痺のこと、バセドウ病眼症のことを書いています。
眼窩腫瘍など、その他の病気についても書いていこうと思っています。
https://ameblo.jp/kashitomo52/entrylist.html
2018.07.20
顔面神経麻痺への治療の動画
顔面神経麻痺の方へ手術治療を行いました。下顔面についてはフェイスリフト、眉毛下垂についてはヒアルロン酸注射を行っています。
前後の変化について、動画を作成してみましたのでご興味のある方はご覧ください。
https://youtu.be/qk6Aql9TVM0
2018.07.14
眼窩腫瘍の手術
眼窩にはIgG4関連疾患や悪性リンパ腫により腫瘍が出来ることがあります。
昨日も3件、涙腺の腫瘍摘出や生検を行いました。最も大きかった腫瘍は4センチもありました。眼球が約2.5cmですから、眼球の1.5倍超ありました。
切開は重瞼から行うため、クレンライン切開のように眉毛下を切った場合に比べて切開創は目立ちません。
2018.07.14
顔面神経麻痺の治療
顔面神経麻痺の治療
顔面神経麻痺では顔面神経につながっている筋肉が麻痺してしまうため顔つきが左右非対称になってしまいます。
左右非対称な顔貌は、不自然であるため患者さんは外出を避けるなど生活の質を大きく下げてしまいます。
当院では顔面神経麻痺の治療も行っています。兎眼に対してはまぶたにヒアルロン酸注射を、眉毛下垂については眉毛挙上術を、対側の眉毛挙上に対してはボツリヌス毒素を使用して、顔面の左右の対称性を出すようにしています。眉毛上部の傷は半年程度かけて徐々に目立たなくなります。
医療広告ガイドラインに準拠し、同意書を掲載します。
説明同意文書
顔面神経麻痺再建術(静的なもの)を受けられる
患者さん、ご家族のみなさまへ
この説明書は、顔面神経麻痺再建術(静的なもの)について説明したものです。わからないことがありましたら、担当医にお尋ねください。治療を受けられる場合は「同意書」に署名をお願いいたします。
1.あなたの病名と現在わかっていること、病態
・ 顔面神経麻痺
・ 顔面神経は顔面の表情に関連する筋肉を支配している神経です。この神経が麻痺しているため、眉毛下垂、眼瞼皮膚弛緩、下眼瞼外反、兎眼などの状態をきたします。
顔面神経麻痺の顔
2.この治療の目的・必要性・有効性
・ 眉毛下垂は表情に大きくかかわるため眉毛上の皮膚を切除して引き上げることにより表情を改善させます。
・ 下眼瞼の外側や内側を短縮することにより眼瞼外反、兎眼を改善し、眼の表面の傷を改善します。
・ 上眼瞼に対してはまぶた挙げる筋肉群(ミュラー筋や眼瞼挙筋腱膜)を切離したり、を純金の重りを使用したりすることで閉瞼しやすくします。
・ 下顔面や口角の下垂により顔貌が悪くなっているため、これを引き上げます。
・ どの程度効果があるかは患者さんの状態により個人差があります。
3.この治療の内容と性格および注意事項
眉毛拳上術
・ 皮膚、皮下組織を切除し、眉毛上の皮膚を引き上げて縫合します。
外反症手術
・ まぶたの外側の皮膚、結膜を切開し、下まぶたの靭帯の一部を切開します。余分な部分を切除し下まぶたの固い組織(瞼板)を上まぶたの靭帯に縫合します。皮膚を縫合します。状態により皮膚、結膜切開後凝固して靭帯を短縮します。
眼瞼延長術
・ 皮膚を切開し、眼瞼挙筋腱膜、ミュラー筋を切除します。場合によってはシートを筋肉と瞼板の間に使用します。皮膚を元の位置に戻し重瞼となるよう縫合します。
眼瞼への重り挿入術
・ 皮膚を切開し瞼板に純金の重りを挿入し縫合します。皮膚を戻し縫合します。
・ 純金の重りの代わりに、ヒアルロン酸の注射を使用することがあります。
・ 以上の方法を状態により組み合わせて何度か手術を行う必要があります。
フェイスリフト
・ 耳の周囲の皮膚を切開し、顔面を支えている腱膜を引き上げ、下垂した下顔面を引き締めます。
・
・ 術中にまぶたの形を確認するため主に局所麻酔で行いますが、フェイスリフトの場合など状況に応じて全身麻酔で行います。術前に痛みを感じにくいように鎮静剤を使用することがあります。
・ 術後1週間、軟膏を使用してもらいます。術翌日からシャワー浴・洗顔・洗髪は可能です。創部に汚れがたまると不潔になりますので、毎日軽く洗い流すようにしてください。ただしまだ癒着していませんので強くこすることはおやめください。3日後からは入浴が可能です。約1週間で創部の化粧は可能です。経結膜の場合は翌日から入浴、化粧が可能です。術後に顔貌が大きく変化する場合があります。また術後に腫れますので創部が醜く見える可能性がありますが、完全に腫れが消退し、完成した状態になるためには6か月が必要です。
・ 傷口に色素沈着が残るので術後6か月間は強い日焼けを避けてください。
4.この治療に伴う危険性とその発生率
・ 手術により創部が腫れ、内出血が起こります。皮膚、結膜内出血は最初赤いアザのようになっていますが、黄色く変色し重力に伴って下方に移動しながら約3週間で消退します。腫れの消退は最初の2週間で8割程度改善しますが、完全な消退には約6ヵ月かかります。創部に血腫ができた場合は除去手術が必要です。
・ 開瞼時、閉瞼時表情によって眉毛の位置やまぶたは変化するため完全に左右対称にはなりません。
・ どの程度になるかは個人差があります。
・ 術後に再度縫合処置をしたり、再手術を行ったりする事があります。
・ 眼瞼延長術ではまぶたが下がりきらなかったり、下がりすぎたりする場合があります。下がりすぎた場合は挙げる手術を考慮する場合があります。
・ 感染が起こり、創部が赤く腫れることがあります。特にゴアテックスシートや純金を使用した場合に感染が起こった場合は除去が必要です。
・ 感染などで眼窩蜂巣炎になることがあります。
・ 術中鎮静剤を使用した場合血圧低下、除脈、呼吸抑制などが起こることがあります。
5.偶発症発生時の対応
万が一,偶発症が起きた場合には最善の処置を行います。なお,その際の医療は通常の保険診療となります。
6. 代替可能な治療
・ 下肢からの正常な神経の移植や麻痺のない正常な顔の神経を神経移植を行ってつなぐ方法、顔面の神経を移行して再生を得る方法、筋肉を移植する方法。笑うなどの動的な再建となりますが、侵襲も大きく手術時間も長いです。形成外科で行っています。
・ 点眼、軟膏加療、テープ固定。症状の軽減にはなりますがなくなることはありません。
7. 治療を行った場合に予想される経過
・ 術後、角膜びらんなどの症状がある場合は点眼の治療が必要です。
・ ゴールドプレート挿入術では仰臥位では重力により開瞼してしまうことがあります。
8.何も治療を行わなかった場合に予想される経過
・ 自然には治りませんので、結膜充血や角膜びらん、痛みに対して点眼、軟膏加療、テープ固定の永続が必要となります。
9.患者さんの具体的な希望
治療に関して何かご要望があればお伝えください
10.治療の同意を撤回する場合
いったん同意書を提出しても,治療が開始されるまでは,本治療を受けることをやめることができます。やめる場合にはその旨を下記まで連絡してください。